ESTUDIO REVELA QUE ALREDEDOR DE 1,27 MILLONES DE PERSONAS FALLECEN AL AÑO A CAUSA DE LA RESISTENCIA A LOS ANTIMICROBIANOS
-
Visto: 1124
Las infecciones bacterianas resistentes a los antibióticos mataron a 1,27 millones de personas en el mundo en 2019, según un estudio del Instituto de Métricas y Evaluación de la Salud (IHME) de la Universidad de Washington, con la colaboración de entidades médicas y científicas de doscientos países.
Según el estudio, único en su tipo publicado por The Lancet, el aumento de la resistencia de muchos patógenos comunes al tratamiento, conocido como resistencia a los antimicrobianos (RAM), fue una de las principales causas de muerte en todo el mundo en 2019.
“La resistencia a los antimicrobianos causó más muertes que el VIH/SIDA o el paludismo, que causaron 860.000 y 640.000 muertes, respectivamente, en el mismo período de tiempo”, aseveró el estudio.
Las muertes por resistencia a los antimicrobianos fueron más altas en el África subsahariana y Asia meridional, con 24 muertes por cada 100.000 y 22 muertes por cada 100.000 personas, respectivamente. Los niños se encontraban entre los más propensos a morir de cepas de neumonía resistentes a los antibióticos.
En contraste, en los países de altos ingresos, el número de muertes por RAM fue de aproximadamente 13 muertes por cada 100,000.
El estudio fue realizado por el Instituto de Métricas y Evaluación de la Salud de la Universidad de Washington en asociación con la Universidad de Oxford, y fue financiado por el Departamento de Salud y Atención Social del Reino Unido, la Fundación Bill y Melinda Gates y Wellcome
"Estos nuevos datos revelan la verdadera escala de la resistencia a los antimicrobianos en todo el mundo, y son una clara señal de que debemos actuar ahora para combatir la amenaza", dijo el coautor del estudio Chris Murray, director de IHME.
"Las estimaciones anteriores habían predicho 10 millones de muertes anuales por resistencia a los antimicrobianos para 2050, pero ahora sabemos con certeza que ya estamos mucho más cerca de esa cifra de lo que pensábamos. Necesitamos aprovechar estos datos para corregir el curso de acción e impulsar la innovación si queremos mantenernos a la vanguardia en la carrera contra la resistencia a los antimicrobianos", aseveró Chris Murray.
Los diez millones de muertes se refieren a los datos de un estudio encargado por el gobierno del Reino Unido. Ese número fue un punto de referencia para el histórico informe de la ONU de 2019 sobre la resistencia a los antimicrobianos que advirtió sobre una crisis inminente, llamada "No hay tiempo para esperar".
Pero ese informe había sido criticado incluso dentro de la OMS, por carecer de datos actuales precisos, que este estudio publicado por The Lancet carece aportar ahora.
El estudio incluyó una revisión de casi 10,000 fuentes, incluyendo literatura, datos de laboratorio, encuestas de hogares y datos nacionales de mortalidad.
La investigación y el modelado de tendencias se extendieron a través de 204 países y territorios, cubriendo así prácticamente todos los lugares del planeta.
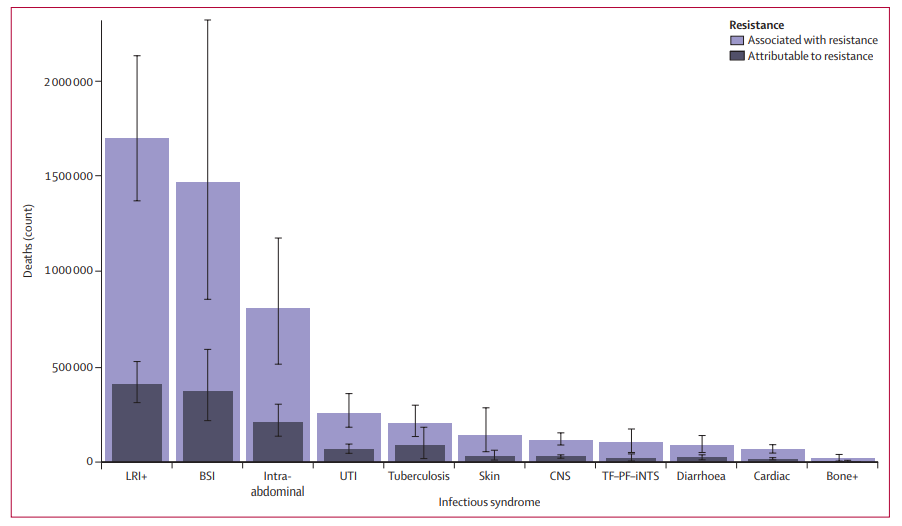
El estudio evaluó unas 88 combinaciones de patógenos y fármacos. De los 23 patógenos estudiados, las infecciones de las vías respiratorias inferiores y del tórax, las infecciones del torrente sanguíneo y las infecciones intraabdominales representaron el 78,8% de las muertes causadas por la RAM en 2019.
Si bien 1,27 millones de muertes fueron directamente atribuibles a la RAM, 4,95 millones de muertes se asociaron de alguna manera con infecciones resistentes a los medicamentos en 2019.
El estudio también encontró que las infecciones resistentes a los medicamentos fueron un factor de morbilidad, incluso si no podían considerarse como la causa de la muerte.
Las razones paradójicas citadas para la creciente resistencia al tratamiento incluyen tanto problemas de uso excesivo e inapropiado de antibióticos, como también un acceso insuficiente a los medicamentos incluso en las mismas áreas geográficas. Este es un problema particular en entornos de bajos ingresos donde el acceso a una amplia gama de medicamentos es más restringido.
¿Qué patógenos son los más resistentes?
Seis patógenos se asociaron con la mayor carga de muertes por RAM: E coli, Staphylococcus aureus, K pneumoniae, S pneumoniae, acinetobacter baumannii y Pseudomonas aeruginosa. Estos representaron colectivamente más de 900.000 de los 1.27 millones de muertes causadas por la resistencia a los medicamentos en 2019.
S.aureus y E.coli fueron la principal causa de muerte en regiones de altos ingresos en 2019, mientras que la resistencia a S pneumoniae y K pneumoniae fueron las mayores causas de muerte en el África subsahariana.
Mientras tanto, la resistencia a dos antibióticos principales considerados las respuestas de referencia para las infecciones graves, las fluoroquinolonas y los antibióticos betalactámicos, incluidas las penicilinas y las cefalosporinas, fue responsable de más del 70% de las muertes.
Los países más pobres lo tienen peor
El estudio también destacó las grandes disparidades regionales en la escala mundial y la propagación de la RAM relacionada con las bacterias.
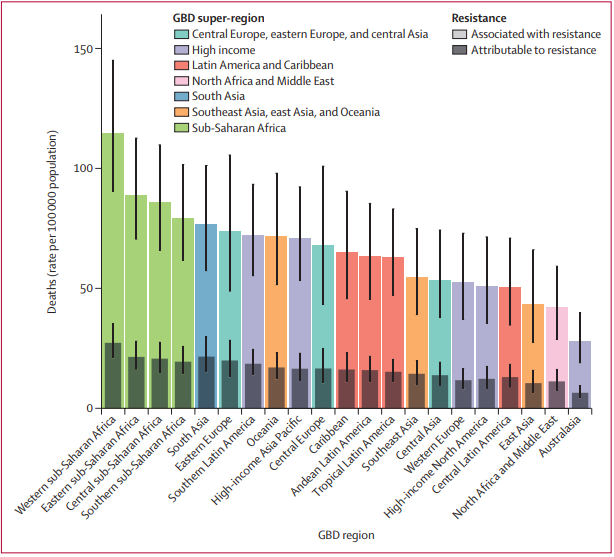
El África subsahariana occidental representó la mayor carga de dicha resistencia con 27,3 muertes por cada 100.000 personas directamente atribuibles a la resistencia, mientras que 114,8 muertes por cada 100.000 se asociaron con la resistencia a los antimicrobianos bacterianos.
El contraste es la región de Australasia, que registró la carga de RAM más baja en 2019 con 6.5 muertes por cada 100.000 atribuibles a la RAM y 28 muertes por cada 100.000 asociadas con la RAM.
Toda la región del África subsahariana y la región del sur de Asia tenían una tasa de mortalidad estimada para todas las edades de 75 por cada 100.000 personas asociada con la resistencia a los antimicrobianos bacteriana.
Según el estudio, la mayor carga de RAM es tanto una función de la prevalencia de la resistencia como de la frecuencia subyacente de infecciones críticas como las infecciones de las vías respiratorias inferiores, las infecciones del torrente sanguíneo y las infecciones intraabdominales, que se consideran más altas en estas regiones.
"Parte de la carga de la resistencia a los antimicrobianos en el África subsahariana se debe probablemente al acceso inadecuado a los antibióticos y a los altos niveles de infección, aunque a bajos niveles de resistencia, mientras que en el sur de Asia y América Latina, se debe a la alta resistencia, incluso con un buen acceso a los antibióticos", comentó el doctor Ramanan Laxminarayan, fundador y director del Centro para la Dinámica de las Enfermedades. Economics & Policy, en Washington, DC, escribiendo en un comentario vinculado publicado por The Lancet y Health Policy Watch.
En noviembre, la Región de África de la OMS dijo que más de cuatro millones de africanos al año podrían morir como resultado de la resistencia a los antimicrobianos para 2050.
El camino a seguir indica “vacunas, mejor infraestructura y más datos Junto con un uso más apropiado de los antibióticos, asegurando tanto el acceso como el uso excesivo, mientras que las vacunas también son primordiales para combatir la RAM”, subrayaron los autores del estudio.
Y esto incluye vacunas contra patógenos virales como la gripe, el virus sincitial respiratorio y el rotavirus, que a su vez reducen los riesgos de infecciones bacterianas secundarias y el tratamiento posterior, lo que significa una menor dependencia del consumo inadecuado de antibióticos.
Al mismo tiempo, existe una necesidad urgente de reducir el uso de antibióticos como tratamiento de primera línea para las infecciones virales, en cuyo caso los antibióticos no son efectivos.
Dado que la resistencia a los antimicrobianos afecta a los países de ingresos bajos y medianos más que a los de ingresos más altos, el estudio también recomienda ampliar y construir una infraestructura de diagnóstico más sólida que permita a los médicos diagnosticar la infección con mayor precisión y rapidez. Al mismo tiempo, mantener la inversión en el desarrollo de nuevos antibióticos y el acceso a antibióticos de segunda línea en lugares sin acceso generalizado es esencial.
"De ser un problema no reconocido y oculto, finalmente está surgiendo una imagen más clara de la carga de la resistencia a los antimicrobianos", dijo Laxminarayan en su comentario, señalando que el gasto en VIH "atrae cerca de 50 mil millones de dólares cada año. Sin embargo, el gasto mundial en abordar la resistencia a los antimicrobianos es probablemente mucho menor que eso. Esto tiene que cambiar”.
En sus comentarios, Laxminarayan también enfatizó la necesidad de una mayor recopilación de datos de resistencia a los antimicrobianos en los países de bajos ingresos, afirmando que “el progreso futuro dependerá de proyectos como los respaldados por el Fondo Fleming, que tienen como objetivo mejorar la capacidad de laboratorio en los PIBM al tiempo que descubren datos de resistencia que se encuentran en estantes polvorientos y en discos duros olvidados hace mucho tiempo".
"El gasto debe dirigirse a prevenir infecciones en primer lugar, asegurarse de que los antibióticos existentes se usen de manera adecuada y juiciosa, y a llevar nuevos antibióticos al mercado. Los líderes políticos y de salud a nivel local, nacional e internacional deben tomar en serio la importancia de abordar la RAM y el desafío del acceso deficiente a antibióticos asequibles y efectivos", reprodujo Health Policy Watch.
"La recopilación de datos en todo el mundo es esencial para ayudarnos a rastrear mejor los niveles de resistencia, equipar a los médicos y formuladores de políticas con la información que necesitan para abordar los desafíos más apremiantes planteados por la resistencia a los antimicrobianos", completó la profesora Christiane Dolecek, del Centro de Medicina Tropical y Salud Global de la Universidad de Oxford y la Unidad de Investigación de Medicina Tropical Mahidol Oxford.
Informe The Lancet
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)02724-0/fulltext
LOS NUEVOS DATOS SOBRE 1,27 MILLONES DE MUERTES AL AÑO IMPONEN LA NECESIDAD URGENTE DE ABORDAR LA RESISTENCIA A LOS ANTIMICROBIANOS
Por Janet MidegaJan para STAT
En países de todo el mundo, los médicos se están quedando impotentes para tratar infecciones comunes como Streptococcus pneumoniae, Staphylococcus aureusy otras que a menudo se adquieren en los mismos hospitales en los que trabajan.
Sin embargo, los médicos han carecido de los datos necesarios para alentar a los ministros del gobierno a invertir más en intervenciones que puedan controlar la resistencia a los antimicrobianos (RAM), como la prevención y el control de infecciones, o un mejor diagnóstico.
La resistencia a los antimicrobianos ocurre cuando los microbios evolucionan de manera que los hacen impermeables a los tratamientos existentes, lo que hace que las infecciones sean más difíciles de tratar y, a menudo, resulta en muertes que anteriormente habrían sido prevenibles.
El documento de The Lancet es una fuerte advertencia de que la resistencia a los antimicrobianos ya está ejerciendo una presión adicional sobre los trabajadores de atención médica de primera línea y se necesita una respuesta urgente para controlar esta amenaza.
Utilizando datos de 204 países, la investigación estima la carga de la RAM para 23 tipos de bacterias y 88 de las llamadas combinaciones de insectos y medicamentos: la infección de un paciente con una bacteria específica y el tratamiento posterior de esa persona con un medicamento antimicrobiano.
Sorprendentemente, 1 de cada 5 de estas muertes ocurrió en niños menores de cinco años.
El documento muestra que tanto los países de bajos como los de altos ingresos se enfrentan a tasas significativas de resistencia a los antimicrobianos, con la mayor carga en el África subsahariana con 27,3 muertes por cada 100.000.
Esto es a pesar de los niveles más bajos de consumo de antibióticos, lo que indica que en los países de ingresos bajos y medios, las respuestas políticas deben ir más allá de las medidas de administración para limitar el uso de antibióticos e incluir esfuerzos para mejorar el acceso a todos los tipos de antibióticos.
El estudio fue realizado por el Instituto de Métricas y Evaluación de la Salud de la Universidad de Washington en asociación con la Universidad de Oxford, y fue financiado por el Departamento de Salud y Atención Social del Reino Unido, la Fundación Bill y Melinda Gates y Wellcome, la organización para la que trabajo.
Los investigadores identificaron siete tipos de bacterias que condujeron a más de 80,000 muertes atribuibles a la resistencia a los antimicrobianos: Staphylococcus aureus, Escherichia coli, Klebsiella pneumoniae, Streptococcus pneumoniae, Acinetobacter baumannii, Mycobacterium tuberculosis y Pseudomonas aeruginosa.
Aunque los siete han sido identificados como patógenos prioritarios por la Organización Mundial de la Salud (OMS), solo dos han sido un foco de los principales programas de intervención de salud mundial: Streptococcus pneumoniae, principalmente a través de la vacunación antineumocócica, y Mycobacterium tuberculosis.
Al proporcionar una mayor comprensión de las principales combinaciones de medicamentos y insectos en cada región, así como estimar los años de vida ajustados por discapacidad (AVAD) perdidos y las hospitalizaciones, mi esperanza es que esta nueva información pueda respaldar una acción más específica de los responsables de la formulación de políticas a nivel nacional, regional e internacional.
Sin control, la resistencia a los antimicrobianos tiene el potencial de revertir los logros alcanzados hacia los Objetivos de Desarrollo Sostenible de la OMS y décadas de progreso en la salud mundial.
La RAM presenta una clara amenaza económica que ya está limitando la capacidad de los médicos para llevar a cabo de manera segura prácticas médicas esenciales como la cirugía, el parto y el tratamiento del cáncer, ya que la infección es un riesgo con cada uno de ellos.
El mundo debe pasar ahora de la concienciación a la acción urgente y utilizar los nuevos datos para tomar decisiones informadas sobre el desarrollo de políticas para mitigar la resistencia a los antimicrobianos y acelerar las medidas en el marco de los planes de acción nacionales de resistencia a los antimicrobianos, cuyo progreso a menudo se ha visto obstaculizado por la falta de priorización y la escasez de financiamiento a largo plazo.
La buena noticia es que ya sabemos lo que hay que hacer, particularmente porque Covid-19 ha demostrado el poder de la colaboración internacional entre los gobiernos y la comunidad de investigación y desarrollo, así como la importancia del compromiso global con las medidas de control de infecciones. El plan de acción mundial de la OMS sobre la resistencia a los antimicrobianos ha sido aprobado por 194 Estados miembros para mitigar el impacto de la resistencia a los antimicrobianos. La acción política debe centrarse urgentemente en:
Tomar mayores medidas para monitorear y controlar las infecciones, dentro de los hospitales individuales y a nivel nacional
Acelerar la capacidad de prevenir y controlar las infecciones mediante la ampliación del acceso a las vacunas, el agua potable y el saneamiento, y la financiación de la investigación de bacterias de alta prioridad, como Klebsiella pneumoniae y Escherichia coli
Optimizar el uso de antibióticos no relacionados con el tratamiento de enfermedades humanas, como en la producción de alimentos y animales, y adoptar un enfoque de "Una sola salud" para reconocer las interconexiones entre la salud humana y la sanidad animal
Minimizar el uso de antibióticos y otros antimicrobianos cuando no sean necesarios y actuar de acuerdo con el plan de acción mundial de la OMS y sus directrices AWaRE
Aumentar la financiación en cada etapa de la cartera de desarrollo de nuevos antimicrobianos dirigidos a patógenos prioritarios, desde la investigación básica hasta la garantía de acceso a través de soluciones innovadoras de mercado
El documento de The Lancet presenta un paso importante en el camino para abordar la resistencia a los antimicrobianos y se ha presentado a los líderes en el G7, con planes de compartir los hallazgos con otras partes interesadas a nivel mundial.
Históricamente, la falta de datos sobre la resistencia a los antimicrobianos en muchos países de ingresos bajos y medianos ha sido un obstáculo para la adopción de decisiones y la priorización. Junto con los datos regionales actualmente disponibles en el nuevo documento, los datos a nivel de país también estarán disponibles en el futuro y se pueden utilizar para adaptar las iniciativas locales, como la revisión de las directrices de tratamiento, las iniciativas de prevención y control de infecciones y la administración de antimicrobianos. Los mapas geoespaciales también permitirán la comparación de tendencias a lo largo del tiempo y comparaciones de países.
Como financiadores de la investigación, Wellcome, el Departamento de Salud y Atención Social del Reino Unido y la Fundación Bill y Melinda Gates están totalmente comprometidos a apoyar el uso efectivo de los datos para informar la acción sobre la RAM.
Es importante contar con datos sólidos, como el proporcionado por el documento de The Lancet sobre las muertes anuales debidas a la resistencia a los antimicrobianos.
Pero no significan mucho a menos que los responsables de la formulación de políticas y la comunidad de salud los utilicen y tomen medidas urgentes para evitar más muertes prevenibles.
Janet Midega es la gerente de investigación sénior en el Programa de Infecciones Resistentes a los Medicamentos de Wellcome Trust y miembro principal de salud pública en la Beca New Voices en el Instituto Aspen en Washington D.C.
